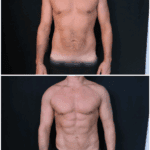
Après une augmentation mammaire, beaucoup de patientes remarquent des variations de la sensation du mamelon et de l’aréole : hypersensibilité, picotements, « décharges » brèves, ou au contraire une diminution de sensibilité, parfois une zone partiellement « endormie ».
Ces phénomènes sont, dans l’immense majorité des cas, transitoires : ils correspondent à la récupération des terminaisons nerveuses étirées pendant la mise en place de l’implant et à l’adaptation des tissus au nouveau volume. Les sociétés savantes et les autorités sanitaires listent d’ailleurs les modifications de la sensibilité parmi les effets possibles d’une augmentation mammaire, au même titre que la douleur, l’œdème ou l’ecchymose post-opératoires,
D’où vient la sensation du mamelon ? (un rappel anatomique simple)
La sensibilité du mamelon-aréole dépend surtout des branches du quatrième nerf intercostal (et des nerfs voisins), qui cheminent depuis la partie latérale du thorax, progressent en éventail dans le sein, puis finissent en arborisations très fines sous l’aréole. Lors d’une augmentation mammaire, on ne « coupe » pas ces nerfs ; on modifie la tension du tissu mammaire et la pression locale, ce qui peut étirer ou irriter ces filets nerveux. Le cerveau interprète alors des signaux inhabituels : d’où l’hypersensibilité, les sensations électriques, ou au contraire une hypoesthésie passagère. Quand l’œdème diminue et que les fibres se réorganisent, la neuroplasticité permet une récupération progressive.
Implants mammaires, ce que dit la littérature : taille d’implant, incision… et le reste
Les travaux cliniques montrent surtout deux choses utiles en consultation :
- La taille relative de l’implant compte. Une étude comparative (Mofid et al., PRS, 2006) a mesuré la sensibilité du complexe aréole-mamelon environ un an après augmentation : plus l’implant est grand par rapport à l’enveloppe tissulaire, plus la probabilité de sensibilité diminuée augmente. L’étude ne retrouvait pas de différence nette entre incisions péri-aréolaire et sous-mammaire sur la sensibilité à 1 an, mais elle insistait sur l’impact du volume choisi.
- La modification de la sensibilité est un effet connu et généralement réversible. Les pages de référence de l’ASPS et de la FDA listent explicitement les changements de sensibilité du mamelon ou du sein parmi les complications possibles après implantation. Elles rappellent l’importance d’une information claire avant l’intervention et d’un suivi organisé.
À noter : certains documents de santé publique (NHS) répertorient la perte ou l’altération de sensation comme symptôme qui doit amener à contacter son chirurgien si elle s’accompagne de douleur inhabituelle, d’un gonflement anormal ou d’un changement de couleur de peau.
Combien de temps ça dure ?
Dans ma pratique, la courbe « classique » est la suivante : sensations fluctuantes les 6 à 8 premières semaines, amélioration nette entre 3 et 6 mois, puis stabilisation vers 6 à 12 mois.
La littérature grand public et professionnelle évoque globalement un retour progressif de la sensibilité sur cette période, avec des variations individuelles (par exemple, une sensibilité qui revient d’abord sur une moitié d’aréole avant l’autre). Des altérations durables existent mais restent peu fréquentes quand le projet est bien calibré et la technique d’implant rigoureuse.
Les facteurs qui influencent votre récupération sensorielle
1) Le dimensionnement de l’implant
Un implant trop volumineux par rapport à la base thoracique et à l’épaisseur des tissus impose une tension cutanée plus forte ; la pression sur les micro-nerfs augmente, d’où un risque plus élevé de troubles sensitifs. À l’inverse, un diamètre ajusté à la largeur du thorax avec une projection modérée favorise un rendu naturel… et nerveusement plus serein.
2) Le plan d’implantation
En dual-plane (partiellement sous-musculaire), le pôle supérieur est mieux couvert sans sur-distendre la peau, ce qui limite parfois les sensations irritatives des premiers mois. En pré-musculaire (sub-fascial), le contact avec la glande impose de rester raisonnable sur le volume et d’exiger une excellente qualité cutanée ; bien indiqué, il ne majore pas par lui-même les troubles de sensibilité, mais une enveloppe trop tendue peut le faire.
3) L’incision
Péri-aréolaire et sous-mammaire sont toutes deux équivalentes. L’étude de Mofid n’a pas trouvé de différence significative à 1 an entre ces approches, malgré des intuitions contraires souvent relayées. Néanmoins, la voie axillaire que je privilégie reste la moins risquée et ajoute le bénéfice de ne laisser aucune cicatrice sur les seins. . L’essentiel reste la précision du geste, l’hémostase et la qualité de la loge plus que l’emplacement exact de l’incision.
4) L’épaisseur tissulaire et la qualité de peau
Une paroi très fine rend chaque variation de tension plus « lisible » par les récepteurs cutanés ; la récupération peut y être plus lente et bénéficier d’un choix de volume mesuré voire d’un lipofilling d’appoint pour adoucir la pente supérieure.
5) Le temps
La réinnervation périphérique suit ses propres rythmes ; on ne peut pas « forcer » une cicatrisation nerveuse. Une surveillance clinique régulière et une imagerie adaptée quand elle s’impose participent à la sécurité du parcours (y compris pour d’autres aspects du suivi des implants).
Ce que vous pouvez ressentir (et ce qui doit alerter)
Dans les semaines qui suivent, il est normal d’alterner entre zones hypoesthésiques (moins sensibles) et hyperesthésiques (trop sensibles). Des fourmillements ou « coups d’aiguille » brefs sont fréquents : ils signent souvent la repousse nerveuse.
Une brûlure persistante, une douleur importante qui augmente, un gonflement asymétrique ou un changement soudain de forme du sein doivent en revanche conduire à recontacter votre chirurgien rapidement. Ces signes ne concernent pas uniquement la sensibilité ; ils peuvent traduire une autre problématique et justifier un examen.
Comment je réduis le risque de troubles sensitifs durables…
En amont, lors de la consultation médicale, je mesure la base mammaire et j’évalue l’épaisseur et la qualité de l’étui cutanéo-glandulaire. Ma patientèle me demande en générale des implants de bon volume mais raisonnable, de projection modérée ou haute. Je crée une loge parfaitement ajustée pour limiter la distension.
Pendant l’intervention : voie d’abord propre (le plus souvent axillaire), technique “no-touch”, hémostase méticuleuse, dual-plane quand la paroi est mince. Dans les suites : brassière de contention (ni trop lâche ni compressive au point d’irriter), reprise progressive des amplitudes gestuelles et du sport pour éviter les pics de pression inutiles sur les tissus encore œdématiés.
Et si la sensibilité tarde à revenir ?
Au-delà de 3 à 6 mois, si une zone reste franchement « muette » ou douloureuse, je propose un bilan clinique précis, parfois complété d’une échographie (et d’une IRM si l’on cherche autre chose que du sensitif, comme un doute sur l’implant). La très grande majorité des situations évoluent favorablement avec… du temps. Quelques outils peuvent améliorer le confort : désensibilisation tactile (contact progressif avec différentes textures), soins de cicatrices au silicone, physiothérapie douce de la ceinture scapulaire si une hypertonie entretient l’inconfort. Les cas vraiment persistants restent rares ; ils se discutent au cas par cas.
FAQ express
L’allaitement est-il possible si la sensibilité a changé ?
La sensibilité n’est pas le seul déterminant de l’allaitement ; la plupart des patientes peuvent allaiter après augmentation. Le choix du plan et la préservation des canaux galactophores comptent davantage.
Un implant plus petit évite-t-il tout risque ?
Il réduit la tension des tissus et donc le risque de troubles sensitifs, mais ne l’annule pas. Le bon implant est celui qui respecte vos mesures et votre qualité de peau.
Faut-il préférer une voie d’abord particulière pour « sauver » la sensibilité ?
Les données comparatives ne montrent pas d’avantage décisif à 1 an entre voies sous-mammaire et péri-aréolaire ; La voie axillaire est celle qui donne le moins de lésions nerveuses. Mais en définitive, seule la qualité d’exécution prime.
Quels contrôles après l’augmentation mammaire ?
Au-delà du suivi clinique régulier, la FDA recommande un premier dépistage par échographie ou IRM à 5–6 ans après la pose d’implants en silicone, puis tous les 2–3 ans ensuite, même sans symptôme — recommandations à personnaliser selon votre cas.
Conseils pratiques pour vous rassurer
- Signalez toujours la présence d’implants lors de vos examens d’imagerie.
- Protégez les aréoles d’une stimulation excessive ou de frottements intenses pendant les premières semaines ; laissez la sensibilité revenir naturellement.
- En cas de doute (douleur qui augmente, asymétrie nouvelle, brûlure persistante), appelez le cabinet : mieux vaut un contrôle rassurant qu’une inquiétude qui traîne.
Vous souhaitez une augmentation mammaire naturelle et confortable, en préservant au mieux la sensibilité ?
Le Dr Jorquera, chirurgien plasticien à Montpellier, vous reçoit en consultation pour établir un diagnostic complet et vous proposer la technique la plus adaptée (choix d’implant, plan, volume). Prenez rendez-vous pour une évaluation personnalisée et en toute confiance.